Ein Erfahrungsbericht aus der Perspektive einer Studienteilnehmerin – und was diese Studie für alle ME-Betroffenen bedeuten könnte.

Was ist ME?
Myalgische Enzephalomyelitis (ME) – auch bekannt unter ME/CFS – ist eine schwere chronische Multisystemerkrankung, die vorwiegend das Nerven- und Immunsystem betrifft. Sie wird meist durch eine Infektion ausgelöst. In Deutschland sind schätzungsweise über 650.000 Menschen erkrankt – fast dreimal so viele wie bei Multipler Sklerose.
Das Leitsymptom ist die sogenannte Post-Exertionelle Neuroimmune Entkräftung (PENE/PEM): Schon unverhältnismäßig geringe körperliche, geistige oder sensorische Belastung kann zu einer teils schweren Zustandsverschlechterung führen, die Stunden, Tage oder Wochen andauert. Zum komplexen Krankheitsbild gehören außerdem ausgeprägte Schmerzen, Muskelschwäche, schwere Fatigue, kognitive Funktionsstörungen, Schlafstörungen, Kreislaufprobleme, Überempfindlichkeit auf Sinnesreize sowie Störungen des Immunsystems und des autonomen Nervensystems.
ME ist eine Ausschlussdiagnose – einen eindeutigen diagnostischen Biomarker gibt es bislang nicht. Anerkannte Therapien oder Medikamente, die die ursächlichen Krankheitsmechanismen effektiv behandeln oder heilen könnten, gibt es nicht. Die medizinische und soziale Versorgungslage ist unzureichend, Fehldiagnosen und Folgeschäden sind keine Seltenheit.
Meine Hausärztin und ich hatten immer vermutet, was dem heutigen, rückblickenden Verständnis gleichkommt: ME entstand bei mir im Jahr 2001, nach einer EBV-Erstinfektion in der Schulzeit. Seitdem begleitet mich diese schwere Multisystemerkrankung mit schwankendem Verlauf durch mein ganzes Leben. Die meiste Zeit bin ich mild bis stark eingeschränkt – phasenweise über Monate oder sogar Jahre hinweg ans Bett oder Haus gebunden.
Seit einigen Jahren hole ich den Rollstuhl immer dann hervor, wenn ich mich in einem Abwärtstrend befinde – was meistens nach einem erneuten infektiösen Geschehen passiert. Es gab in meinem Leben durchaus Zeiten ohne PENE/PEM. Seit dem letzten großen Crash in 2024 leider nicht mehr. Dennoch bin ich zuversichtlich, dass dies nicht so bleiben muss.
Gemeinsam mit Chrizzo berichte ich im Podcast Teepause | Unser Leben mit ME über genau solche Themen – aus der Perspektive der Betroffenen. Unmittelbar nach der Studien-Teilnahme habe ich Chrizzo Sprachnachrichten geschickt und für euch alle im Podcast veröffentlicht.
In dieser Podcastfolge berichtet Molly über ihre Erfahrungen während der Teilnahme an der FAME Studie in Erlangen. Sie schickte Chrizzo Sprachnachrichten unmittelbar nach den Untersuchungsterminen. Wir haben diese für euch zu einer kleinen Bonusfolge zusammengestellt.
Die FAME-Studie: Was steckt dahinter?
FAME steht für Funktionelle Autoantikörper gegen G-Protein-gekoppelte Rezeptoren bei Betroffenen mit ME. Die Studie wird an der Augenklinik des Universitätsklinikums Erlangen durchgeführt, unter der Leitung von PD Dr. Dr. Bettina Hohberger. Sie läuft von 2024 bis 2027 und wird vom Bundesministerium für Forschung, Technologie und Raumfahrt (BMFTR) mit rund 1,76 Millionen Euro gefördert. Das ist Teil einer „größeren“ nationalen Initiative: Insgesamt stellte das BMBF 2024 rund 15 Millionen Euro für ME-Forschung bereit. Nicht annähernd genug, um eine unerforschte Erkrankung zu studieren – aber immerhin ein winziger Anfang.
Das zentrale Ziel von FAME ist es, die Mechanismen hinter ME besser zu verstehen und neue Biomarker zu finden, die eine frühzeitige Diagnose und eine individuellere Behandlung ermöglichen.
Der vollständige Studientitel lautet: Neurovaskuläre Kopplung – endotheliale Dysfunktion und gestörte Mikrozirkulation: Molekulare Interaktionen, epigenetische Modifikationen sowie Einfluss von Immunphänomenen. Klingt sperrig, beschreibt aber sehr präzise, was die Studie sucht: Zusammenhänge zwischen immunologischen Phänomenen, Durchblutungsstörungen in kleinsten Gefäßen und dem klinischen Bild von ME.
Da die Symptome von ME/CFS oft postinfektiösen Ursprungs sind, fokussiert sich das Projekt darauf, Zusammenhänge zwischen Infektionen, der Bildung von Autoantikörpern und der Entstehung der Krankheit zu erforschen.
Augenklinik Erlangen FAME Studie
Was sind funktionelle Autoantikörper und warum sind sie so interessant?
Im Mittelpunkt der FAME-Studie stehen sogenannte GPCR-fAAb: funktionelle Autoantikörper gegen G-Protein-gekoppelte Rezeptoren. Was bedeutet das?
G-Protein-gekoppelte Rezeptoren sitzen auf der Oberfläche vieler Körperzellen und steuern grundlegende Funktionen wie Herzschlag, Blutdruck, Durchblutung und das Nervensystem. Bei manchen Menschen bildet das Immunsystem fälschlicherweise Antikörper gegen genau diese Rezeptoren. „Funktionell” heißen die Antikörper, weil sie die Rezeptoren nicht nur angreifen – sie steuern sie aktiv falsch. Sie können Prozesse im Körper an- oder abschalten, die unter normalen Umständen präzise reguliert sein sollten.
Aus Post-COVID-Studien gibt es erste Hinweise, dass genau diese Antikörper zu Durchblutungsstörungen im Gehirn und in den Augen beitragen können. Da ME in vielen Fällen nach einer Infektion beginnt und ähnliche Symptome zeigt wie Long COVID, liegt die Frage nahe: Spielen diese Autoantikörper auch bei ME eine zentrale Rolle?
Die Wissenschaft geht zunehmend davon aus, dass ME kein einheitliches Krankheitsbild ist, sondern sich in verschiedene Subtypen unterteilen lässt – je nach zugrundeliegendem Mechanismus. FAME fokussiert sich gezielt auf den autoimmun-getriggerten Subtyp, bei dem fehlgeleitete Immunreaktionen und funktionelle Autoantikörper im Mittelpunkt stehen.
Wie misst man funktionelle Autoantikörper?
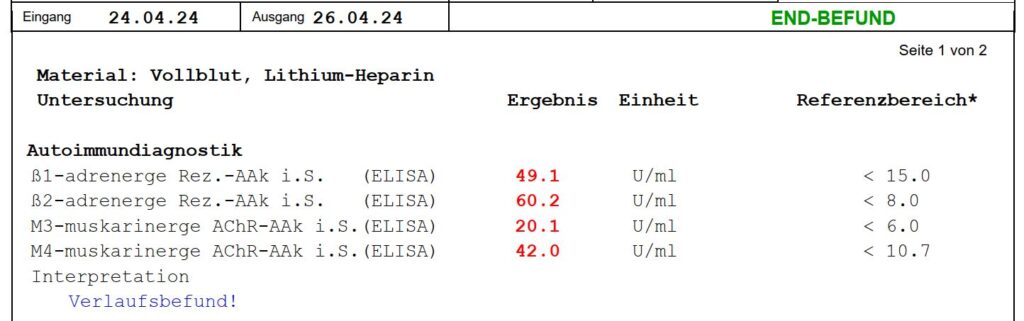
Das Messverfahren ist aufwändig und faszinierend. Ein gewöhnlicher ELISA-Test, wie hier in meinem Ergebnis aus 2024, reicht da nicht aus – ist aber vielleicht ein erstes Indiz.
Bei der Messung funktioneller Autoantikörper wird das Blutserum der Studienteilnehmenden zunächst eingefroren um parallel im Labor eine stabile Charge Herzmuskelzellen aus Zellkulturen von sehr jungen Rattenherzen herzustellen. Diese künstlich hergestellen Zellen schlagen und wenn man dann das Blut von den Patienten mit den funktionalen Autoantikörpern daraufgibt, erhöhen oder erniedrigen sich die Schlagfrequenzen. Das ist dann das Zeichen für vorhandene funktionelle Autoantikörper.
Dieses Verfahren misst also nicht, ob ein Antikörper vorhanden ist, sondern ob er tatsächlich etwas im Körper bewirkt. Das ist der entscheidende Unterschied zu herkömmlichen Tests.
Was haben die Augen damit zu tun?
Das ist der besonders clevere Teil des Studiendesigns. Die Augen gelten als einzigartiges Fenster zur Mikrozirkulation des Körpers. An der Netzhaut lassen sich kleinste Blutgefäße nicht-invasiv und sehr präzise untersuchen – zum Beispiel mit der Optischen Kohärenztomographie (OCT).
Die Forschenden prüfen, ob bei ME-Betroffenen messbare Veränderungen in der Augendurchblutung vorliegen und ob diese mit dem Nachweis von GPCR-Autoantikörpern zusammenhängen.
Wenn das gelingt, hätten wir möglicherweise zum ersten Mal einen objektiven, messbaren Biomarker für ME – ablesbar am Auge.
Wer kann teilnehmen?
Die Studie schließt mehrere Kohorten ein: ME-Betroffene mit postinfektiösem Erkrankungsbeginn – ausdrücklich auch Menschen, die bereits vor der Pandemie erkrankt sind –, Post-COVID-Betroffene und gesunde Kontrollprobanden. Ich gehöre zur prä-pandemischen ME-Kohorte.
Außerdem werden noch Kinder und Jugendliche zwischen 12 und 17 Jahren gesucht, die ME entwickelt haben – egal ob nach Infektiös oder Impfung.
Offiziellen Flyer hier als PDF herunterladen
Voraussetzungen: Eine ärztlich bestätigte ME-Diagnose und die Möglichkeit, persönlich nach Erlangen zu kommen. Reise- und Übernachtungskosten werden nicht erstattet. Das ist ein realer Kostenfaktor, den man einplanen sollte. Ich liege auf der Bell-Skala gerade zwischen 20 und 30, brauche immer eine Begleitperson – und das Hotelzimmer davor und danach ist keine Kür, sondern schlicht notwendig.
Anmeldung: recover.au@uk-erlangen.de, Betreff „Teilnahme FAME“
Vorbereitung: Was auf einen zu kommen kann
Die Studie kann aus drei Terminen bestehen. Die Vorbereitung auf den ersten ist umfangreich.
Benötigt werden aktuelle Laborwerte: großes Blutbild, Leber- und Nierenwerte, Schilddrüse, Cortisol, ANA-Profil, Borrelien-Antikörper, EBV, CMV, HIV sowie Hepatitis B und C. Dazu alle vorhandenen Arztbriefe aus Neurologie, Kardiologie, Endokrinologie und Rheumatologie – geordnet nach Fachrichtung. Außerdem mehrere validierte Fragebögen: Bell-Skala, Chalder Fatigue Scale, Fatigue Severity Scale, PEM-Kriterien nach den Kanadischen Kriterien, SF-36 und HAQ-DI.
Ich habe für das Ausfüllen zwei Tage gebraucht. Und ich war sehr froh, dass ich meine Krankengeschichte über die Jahre in einer Excel-Tabelle dokumentiert habe – mit allen Infekten, Impfungen, Medikamenten und Behandlungen. Diese Tabelle hat mir enorm viel Energie gespart. Ich kann jedem ME-Betroffenen empfehlen, so etwas anzulegen. Es zahlt sich aus – bei Studien, bei Arztbesuchen, bei Gutachten.
Mein Erfahrungsbericht
Tag 1: Das Immunologie-Gespräch
Ich bin rund 90 Minuten vor dem bestellten Termin angekommen. Eigentlich war der Plan, irgendwo ein ruhiges Plätzchen zu finden und von der Fahrt auszuruhen. Aber allein die Anmeldung – erst allgemein, dann in der Medizinischen Klinik 3 selbst – dauerte schon länger als eine Stunde.
Mein Mann hatte mich begleitet und hob mir den Rollstuhl aus und in das Auto. Das war viel wert. Außerdem hatten wir Masken, Sonnenbrille, Kopfhörer und Pfefferminzöl (gegen die Kopfschmerzen), ein paar Getränke (Tee und Wasser), eine Kleinigkeit zum Essen (meine Bitterschokolade natürlich) und den dicken Aktenordner mit über 100 Befunden dabei. Ich war so gut vorbereitet, wie es möglich und nötig ist, wenn man chronisch krank ist.
Die Blutabnahme übernahm Hatice, eine ausgesprochen freundliche Schwester, mit der ich mich wirklich gut unterhalten habe. Das war eine der angenehmsten Situationen des gesamten Tages.
Das Arztgespräch bei Frau Dr. Harrer dauerte knapp drei Stunden – und war so umfangreich, wie ich es noch nie erlebt hatte. Sie fragte nicht nur meine Krankengeschichte ab, sondern rekonstruierte meine gesamte Biografie und stellte Zusammenhänge her, die in 25 Jahren noch niemand so betrachtet hatte. Warum musste ich das Jurastudium nach dem Grundstudium abbrechen? Weil ich nicht mehr wollte – oder weil ich nach der Geburt meiner Tochter körperlich und kognitiv schlicht nicht mehr in der Lage war? Was hatte es mit dem Zeckenbiss aus dem Jahr 2008 auf sich? Wurde der jemals gründlich auf Borreliose untersucht?
Sie stellte Fragen und zog Schlüsse, wie ich es sonst nur von mir selbst kannte. Sie kam zur gleichen Einschätzung wie meine ehemalige Hausärztin und ich: Mein ME hat wahrscheinlich mit der EBV-Erstinfektion 2001 begonnen. Ich war damals 16 und erholte mich immer noch von einer Blinddarm-OP, die Monate zurücklag. Beiden Hinweisen – einer reaktivierten Herpes-Infektion wie auch möglichen Borrelien nach dem Zeckenbiss – wird nun detailliert nachgegangen.
Ihre diagnostische Grundhaltung hat mich tief beeindruckt. Sie geht davon aus, dass ME eine Autoimmunerkrankung ist, die durch einen viralen oder bakteriellen Trigger ausgelöst wird und so lange aktiv bleibt, wie das System entzündet ist. Antiinflammatorische Maßnahmen, das Zurückdrängen persistierender Erreger und konsequentes Pacing könnten das autoimmune Geschehen langfristig dämpfen – vielleicht sogar die Erkrankung in eine Art Teilremission bringen. Ich persönlich gehe inzwischen davon aus, dass es zumindest einen autoimmun-getriggerten Subtyp bei ME gibt.
Als Teenager habe ich immer gesagt: Ich glaube, ich habe eine seltene immunologische Erkrankung. Wie recht ich damit behielt, war mir damals natürlich nicht bewusst. Selten ist ME zwar nicht – aber selten bekannt. Es ist eine Erkrankung, die noch immer viel zu wenig erforscht und im Medizinstudium kaum vermittelt wird. Nach 25 Jahren war ich nun das erste Mal wirklich in der Immunologie – und wurde nicht nur ernst genommen, sondern von A bis Z befragt und untersucht. Das hat etwas mit mir gemacht. Es war und ist heilsam. Es fühlt sich gut an, endlich gehört und verstanden zu werden.
„Als Teenager habe ich immer gesagt: Ich glaube, ich habe eine seltene immunologische Erkrankung. Wie recht ich damit behielt, war mir damals nicht bewusst. Nach 25 Jahren war ich nun das erste Mal wirklich in der Immunologie und wurde nicht nur ernst genommen, sondern von A bis Z befragt und untersucht. Das hat etwas mit mir gemacht.“
Molly, langzeit ME-Erkrankte
Was die Gesprächsführung angeht, muss ich ehrlich sein: Frau Dr. Harrer spricht sehr schnell, stellt mehrere Fragen gleichzeitig und unterbricht, bevor man die erste beantworten kann. Das war für mich als ME-Betroffene mit kognitiven Einschränkungen erheblich anstrengend. Gegen Ende des Gesprächs hatte ich die ersten Zeichen einer akuten Überlastung deutlich gespürt: starke Schmerzen am ganzen Körper, und meine Augen ließen sich kaum noch offen halten.
Trotzdem möchte ich klar sagen: Ihren Job macht sie wirklich sehr gut. Ihre Aufgabe ist es, die richtigen Kohorten einzuschließen – und das nimmt sie verdammt ernst. Das hat mich so sehr gefreut. Denn viel zu oft wurden Studien durchgeführt, deren Kohortenbildung so uneindeutig war, dass die Ergebnisse nur verfälscht sein konnten.
Am Ende bedankte sie sich zweimal dafür, dass ich an der Studie teilnehme. Aber ich war ebenfalls dankbar – nicht nur weil sie den Verlauf meiner Erkrankung eingeordnet und nachvollzogen hat, sondern auch weil sie mir konkrete Virustatika gegen die reaktiven Herpesviren verschrieben hat.
Tag 2: Die Augenuntersuchung
Die Augenklinik war voll. Auch an diesem Tag bin ich zum Glück mehr als 60 Minuten früher dagewesen – ist ja eigentlich nicht meine Art. Aber es war gut so, denn auch an diesem Donnerstag gab es viele geplante Termine und akute Fälle. Allein für die Anmeldung saß ich im Rollstuhl eine halbe Stunde in der Schlange. Dann kam die leitende Doktorandin, die ihre Dissertation über genau dieses Thema schreibt, und begleitete mich die gesamten dreieinhalb Stunden persönlich.
Der Umgang war durchgehend wertschätzend und vorausschauend. Sie war wirklich lieb zu mir. Ich bekam die bequemeren Stühle angeboten, durfte die Beine hochlegen, die Schuhe ausziehen und wann immer nötig Pausen machen. Auch der Umgang der Kollegen untereinander war respektvoll und freundlich – das hat mich positiv überrascht.

Über die einzelnen Messungen darf ich nicht im Detail berichten, da die Studiendaten erst am Ende kumulativ ausgewertet werden. Was ich sagen kann ist, es gab sehr viele verschiedene Untersuchungen – von Ultraschall über die Augenlider bis zu klassischen ophthalmologischen Messgeräten, Kapillarmikroskopie und Funktionstests. Zweimal bekam ich Augentropfen: einmal zur leichten Betäubung, einmal zur Weitstellung der Pupille für die letzte Messung. Egal um welchen Test es sich handelte – Frau Geißler war vorausschauend, freundlich und erklärte uns alles sehr genau.
Ein persönliches Highlight war eine Messung des räumlichen Sehvermögens mit einer Virtual-Reality-Brille. In einer 3D-Umgebung musste ich schnell entscheiden, welcher von vier Fußbällen mir am nächsten war. Das war natürlich das Richtige für mich als Zockerin. Zwischen den Durchgängen landete man in einer digitalen Lobby bei Nacht – Sternenhimmel, Stille, Mond. Ich habe den Mond so genossen und wäre am Ende einfach gern dort geblieben. Einfach schön.
Eine andere Messung dauerte fünfeinhalb Minuten, und die Doktorandin war begeistert, wie ruhig ich einen Punkt so lange fixieren konnte. Ich musste bei wechselndem hellem Licht ein Kreuz ansehen, ohne die Augen zu bewegen. Ich habe die Zeit genutzt, um mit offenen Augen zu meditieren – ich war dabei völlig woanders, und trotzdem hielt mein Blick den Punkt ruhig und fest. Es war allerdings auch die ermüdendste Aufgabe für die Augen.
Außerdem gab es noch einen kurzen Krafttest, bei dem ich einen Ball knetete, während ein Pulsmesser am Unterarm befestigt war – eine Art Mini-Belastungstest, vermutlich zur Messung der körperlichen Reaktion auf Anstrengung.
Bei zwei Messungen gab es Auffälligkeiten. Mir wurde erklärt, dass man Ähnliches häufiger bei Post-COVID-Patienten beobachtet. Was das für die prä-pandemische ME-Kohorte bedeutet, wird die Auswertung zeigen.
Und noch eine kleine, aber für mich persönlich sehr schöne Nachricht vom Ende des Tages: Meine Lese-Sehkraft liegt bei beiden Augen bei 1,0. Das hat mich besonders gefreut – denn auf die Frage, was bei mir eigentlich noch gut funktioniert, antworte ich gern: meine Augen.
Was das Studiendesign bedeutet und warum das so wichtig ist
Die FAME-Studie arbeitet nach international anerkannten ME-Diagnosestandards. Verwendet werden sowohl die Kanadischen Konsensus-Kriterien (CCC) als auch die Internationalen Konsensus-Kriterien (ICC). Das bedeutet: Wer eingeschlossen wird, erfüllt klinisch klar definierte Voraussetzungen. Es geht nicht um diffuse Erschöpfung, sondern um eine präzise abgegrenzte Myalgische Enzephalomyelitis.
Was mich nach meinem Besuch in der Immunologie besonders überzeugt hat: Frau Dr. Harrer nimmt die Kohortenbildung außerordentlich ernst. Sie hakt konsequent nach, fragt tiefgehend und duldet keine Unklarheiten. Dieser Sorgfalt ist es zu verdanken, dass in der FAME-Studie wirklich passende und homogene Kohorten entstehen. Wenn die Wissenschaft davon ausgeht, dass ME sich in Subtypen gliedern lässt, dann ist eine saubere Kohortenbildung die Grundvoraussetzung dafür, diese Subtypen überhaupt sichtbar zu machen.
Die Symptomerfassung ist sehr umfassend: Fatigue (Chalder Scale, FSS, FACIT-Fatigue), Schmerz (NRS mit Schmerzverteilungskarte), Funktionsfähigkeit (Bell-Skala, HAQ-DI, SF-36) und PENE/PEM-Kriterien, ergänzt durch ein vollständiges Screening auf POTS, kognitive Störungen, Reizüberflutung, Schlafstörungen und Immunphänomene.
Die pseudonymisierten Daten fließen – nach individueller Einwilligung – in ein internationales Netzwerk von Kooperationspartnern ein, darunter das Helmholtz Zentrum München, das Max Delbrück Zentrum Berlin, Berlin Cures GmbH sowie das Hamilton Glaucoma Center in San Diego, das Devers Eye Institute in Portland und das Max-Planck-Institut für die Physik des Lichts in Erlangen. Für mich ein eindrucksvoller Beleg für den wissenschaftlichen Anspruch dieses Projekts.
Denn jahrelang wurde ME als psychosomatisch abgetan. Betroffene wurden nicht ernst genommen, falsch behandelt oder einfach allein gelassen. Das ändert sich gerade und die FAME-Studie ist ein wichtiger Teil davon.
Ein anerkannter diagnostischer Biomarker würde vieles verändern. Die Diagnosestellung wäre einfacher, die sozialrechtliche Anerkennung damit höher und die medizinische Versorgung sowie die Forschung auf wirksame Therapien umso besser. Ob FAME diesen Biomarker findet, bleibt abzuwarten. Meine Daumen sind gedrückt.
Mein Fazit
Voller Schmerzen (oder knülle, wie ich gern sage), völlig entkräftet und mit dem mulmigen Gefühl, dass PENE in etwa 62 Stunden zuschlagen wird, bin ich ins Hotelzimmer zurückgekehrt. Aus jahrelanger Erfahrung und detailliertem Tagebuchführen kenne ich diesen Prozess nur zu gut. Ein Hinweis für mein Brainfog-Zukunfts-Ich ist bereits im Kalender notiert – damit ich weiß, warum es mich wieder ein bis drei Tage komplett ans Bett fesselt.
Und trotzdem habe ich das für uns alle sehr gerne gemacht. In der Hoffnung, dass das Team in Erlangen einen Biomarker finden wird und in dem Wissen, dass es sich heilsam anfühlt, ernst genommen zu werden. Dass es Hoffnung gibt, wenn jemand wirklich nach den richtigen Antworten sucht und Kohorten mit der nötigen Sorgfalt bildet.
An dieser Stelle ein ganz großes Dankeschön an das gesamte FAME-Studienteam in Erlangen und an alle Studienteilnehmenden. Ich weiß, welches Opfer ihr dafür erbracht habt. Es war wirklich furchtbar anstrengend. Aber ich glaube, es war es wert.
Deshalb hoffe ich von ganzem Herzen, dass meine und die Daten aller anderen Teilnehmenden dazu beitragen, dass wir 2027 gemeinsam berichten können: Es gibt einen diagnostischen Biomarker für ME.
Im November 2025 fand bereits ein erster wissenschaftlicher Halbtagskongress zu dieser Studie statt. Ich fand ihn damals schon sehr interessant. Ein zweiter Kongress ist für Sommer 2026 geplant. Diesmal werde ich wieder darüber berichten.
Quellen: Augenklinik des Universitätsklinikums Erlangen, Studienunterlagen FAME, Deutsche Gesellschaft für ME/CFS (mecfs.de), ME/CFS Research Foundation (mecfs-research.org)
Die Autorin ist ME-Betroffene, Teilnehmerin der FAME-Studie und Podcasterin bei Teepause | Unser Leben mit ME. Einzelne Studiendaten wurden nicht weitergegeben; alle beschriebenen Untersuchungen sind nur soweit dargestellt, wie es das Studienprotokoll erlaubt.