Stell dir vor, dein Körper wäre ein Orchester – und plötzlich spielen einige Instrumente zu laut, während andere kaum noch zu hören sind. Genau so könnte man sich das Geschehen im Nervensystem von Menschen mit Myalgischer Enzephalomyelitis (ME/CFS) vorstellen. Ein aktuelles wissenschaftliches Preprint (eine noch nicht peer-reviewte Vorabveröffentlichung) von Prof. Dr. Klaus J. Wirth und Prof. Dr. med. Carmen Scheibenbogen aus 2026 wirft ein neues Licht auf diese untererforschte Erkrankung.
Warum dieser Artikel auch eine persönliche Herzensangelegenheit ist
Als Betroffene kenne ich die jahrelange Odyssee durch das medizinische System, die Stigmatisierung, die Psychologisierung, das Verharmlosen unzähliger Symptome. Ich kenne das Gefühl, wenn einem suggeriert wird, alles sei „nur psychisch“ oder „psychosomatisch“. Was mir damals den Durchbruch – wenigstens in Bezug auf: „alles eingebildet?“ – brachte, war die Zusammenarbeit mit einer ganzheitlichen, funktionellen Medizinerin – einer Ärztin, die Schulmedizin und Alternativmedizin vereinte. Durch umfassende Labordiagnostik bekam ich endlich schwarz auf weiß, dass ich mir das nicht einbilde. Es gab zwar keinen Biomarker, aber hunderte verschiedene Werte, die mir zeigten, dass das, was ich wahrnehme, real ist. Nicht eingebildet. Nicht psychosomatisch. Messbar.
Wenn du diesen Artikel liest, möchte ich, dass du eines weißt: Deine Symptome sind nicht eingebildet. Die Forschung von Frau Scheibenbogen und Herrn Wirth zeigt, dass hinter dem „wired but tired“-Gefühl, hinter den Schlafstörungen, dem Brain Fog und der Überempfindlichkeit messbare neurobiologische Veränderungen stecken können. Du bist nicht allein 🫶 Ich verstehe dich 🙏.
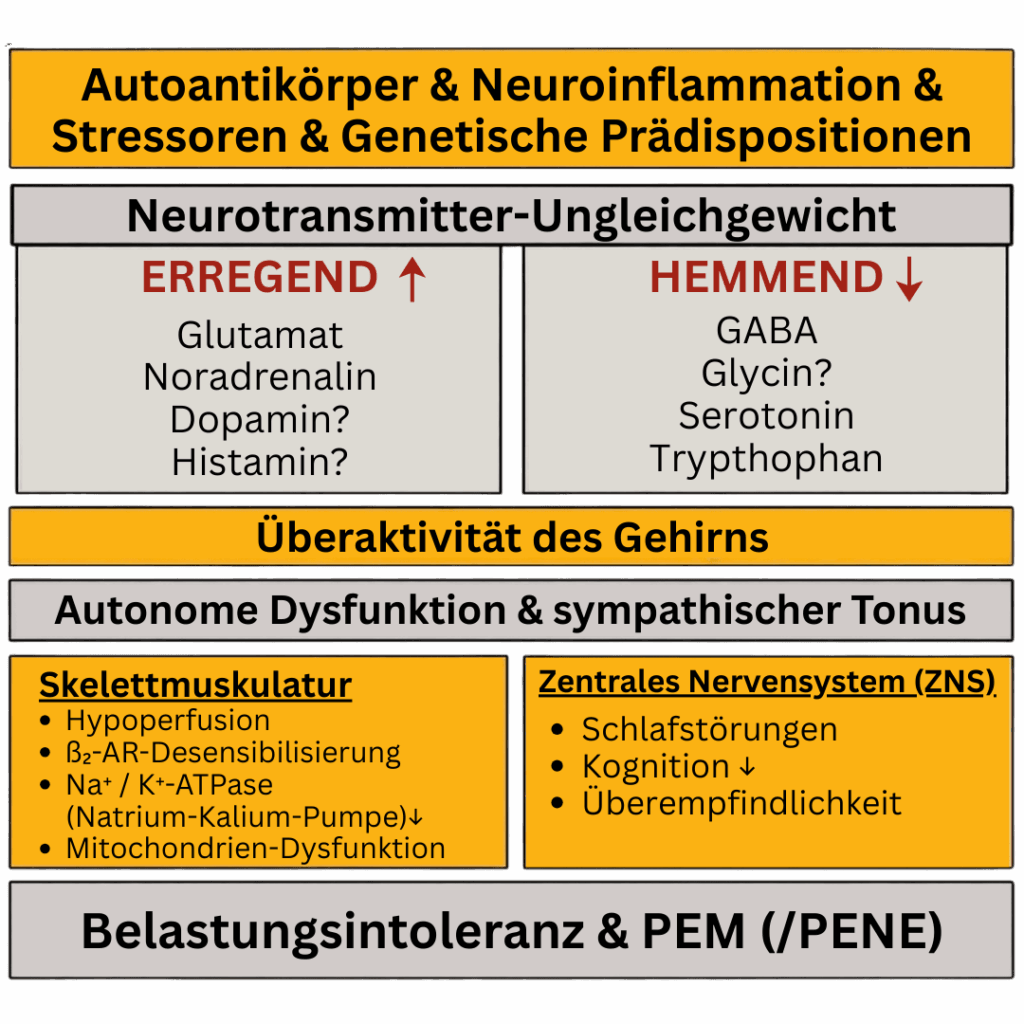
Was sind Neurotransmitter und warum sind sie so wichtig?
Bevor wir in die Tiefe gehen, eine kurze Erklärung: Neurotransmitter sind chemische Botenstoffe, die Informationen zwischen Nervenzellen übertragen. Sie sind sozusagen die „Sprache“ unseres Nervensystems. Einige Neurotransmitter wirken aktivierend (exzitatorisch), andere beruhigend (inhibitorisch). Das gesunde Gleichgewicht zwischen diesen beiden Gruppen ist entscheidend dafür, wie wir schlafen, denken, uns bewegen und mit Stress umgehen.
Das Paradox: „Wired but tired“ – aufgedreht und doch erschöpft
Viele ME-Betroffene kennen dieses frustrierende Gefühl: Man ist zutiefst erschöpft, kann aber trotzdem nicht schlafen. Der Geist fühlt sich überstimuliert an, während der Körper nach Ruhe schreit. Dieses Phänomen wird in der Forschung als „wired but tired“ bezeichnet – aufgedreht, aber erschöpft.
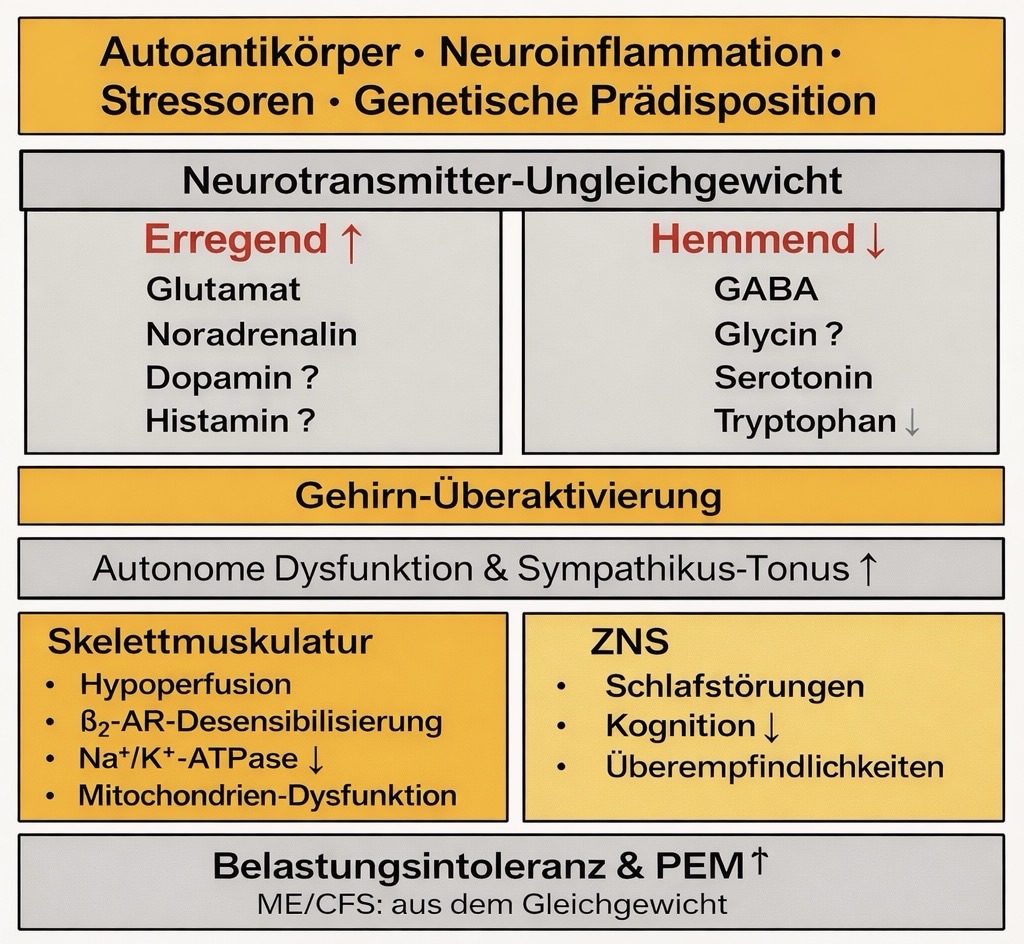
Die neue Studie liefert eine mögliche Erklärung: Bei ME-Patienten scheinen aktivierende Neurotransmitter zu dominieren, während beruhigende Botenstoffe in ihrer Wirkung geschwächt sind. Dieses Ungleichgewicht könnte viele der typischen Symptome erklären.
Die Hauptakteure: Welche Neurotransmitter sind betroffen?
Noradrenalin: Der Stressmanager auf Hochtouren
Das sympathische Nervensystem – oft als „Kampf-oder-Flucht-System“ bekannt – ist bei ME-Patienten überaktiv. Der Hauptbotenstoff dieses Systems ist Noradrenalin. Sympathische Hyperaktivität, die sich unter anderem in einer veränderten Herzratenvariabilität zeigt, wurde in zahlreichen Studien bei ME/CFS-Patienten nachgewiesen (Wyller et al., 2007; Nelson et al., 2019).
Ebenfalls wurden bei vielen auch Autoantikörper gegen β-adrenerge und muskarinerge Acetylcholin-Rezeptoren gefunden, wobei höhere Antikörperspiegel mit schwereren Symptomen und strukturellen Veränderungen im zentralen Nervensystem korrelieren (Sotzny et al., 2022; Kimura et al., 2023). Diese Autoantikörper – körpereigene Antikörper, die sich gegen die eigenen Andockstellen für Botenstoffe richten – könnten das System durcheinanderbringen und zur Fehlfunktion beitragen.
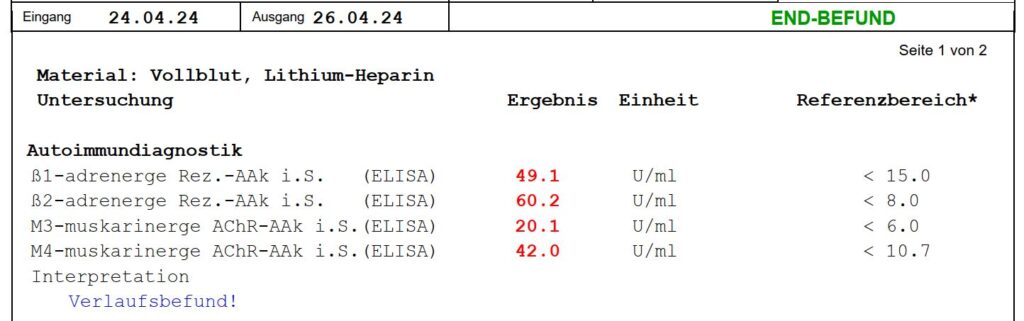
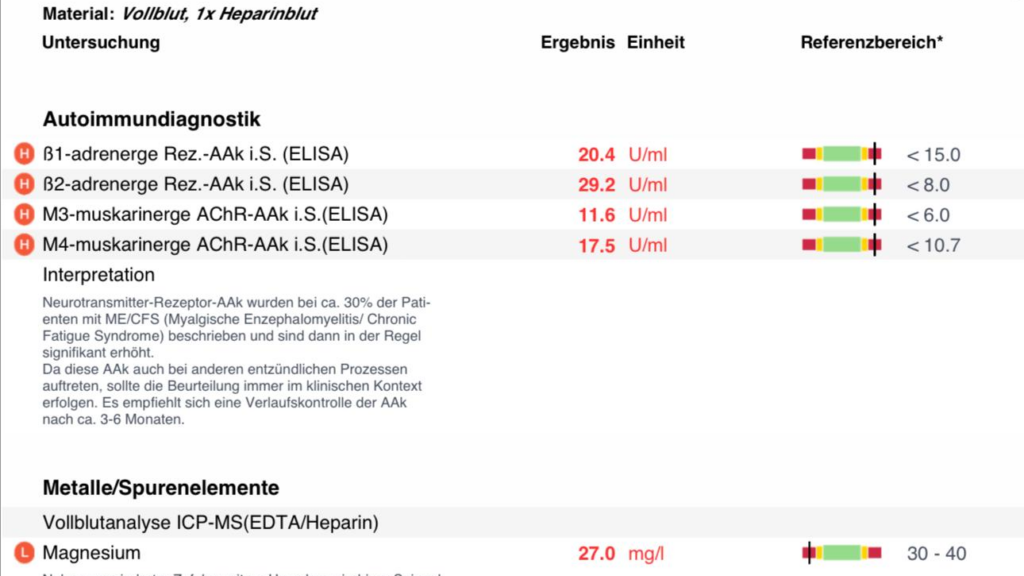
Aus eigener Erfahrung: Diese Autoantikörper-Problematik ist auch bei mir messbar. In meinen Befunden von 2022 und 2024 wurden erhöhte Antikörper gegen β1- und β2-adrenerge Rezeptoren sowie gegen M3- und M4-muskarinerge Acetylcholin-Rezeptoren nachgewiesen – also genau gegen jene Rezeptoren, die für Noradrenalin und Acetylcholin zuständig sind. Die Werte lagen teilweise deutlich über den Normgrenzen (z.B. β1-AAk: 49,1 U/ml bei Referenz <15,0 im Jahr 2024). Das Labor merkte an, dass solche Autoantikörper bei etwa 30% der ME/CFS-Patienten gefunden werden und in der Regel signifikant erhöht sind. Bei mir wurden sie über die Jahre beobachtet und durch verschiedene Maßnahmen zu beeinflussen versucht.
Ein faszinierendes Detail: Obwohl das sympathische Nervensystem überaktiv ist, wurde in der Gehirnflüssigkeit von Patienten paradoxerweise weniger Noradrenalin gefunden. Wie passt das zusammen? Die Forscher vermuten, dass das System zwar dauerhaft auf Hochtouren läuft, aber durch die ständige Überstimulation und unzureichende Energieversorgung erschöpft ist – wie ein Motor, der zu lange im roten Bereich läuft.
Vagusnerv: Der Ruhepol gerät ins Stocken
Während das sympathische Nervensystem Gas gibt, tritt der Vagusnerv – unser „Ruhe-und-Verdauung-System“ – auf die Bremse. Bei ME-Patienten ist dieser wichtige Gegenspieler geschwächt. Der Vagusnerv nutzt Acetylcholin als Botenstoff und ist unter anderem für Entspannung, Erholung und eine gute Verdauung zuständig.
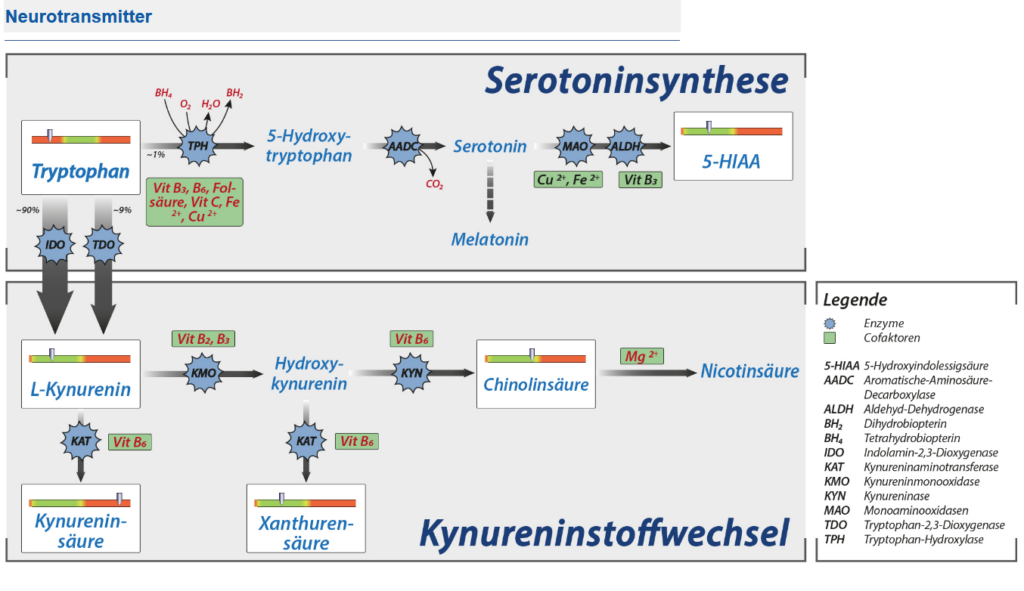
Die reduzierte Aktivität des Vagusnervs könnte durch verschiedene Faktoren bedingt sein, darunter eine gestörte Darmflora, die die sogenannte Darm-Hirn-Achse beeinträchtigt. Diese Achse ist ein faszinierendes Kommunikationssystem zwischen unserem Verdauungstrakt und dem Gehirn – und sie ist stark von Serotonin abhängig.
Aus eigener Erfahrung: Auch die Darm-Hirn-Achse spielt in meinem Fall eine Rolle. In mehreren Stuhlanalysen zwischen 2020 und 2021 wurde bei mir eine Dysbiose mit erhöhter Fäulnisflora (E. coli, Klebsiellen) und verminderter Säuerungsflora (Lactobacillen, Enterokokken) festgestellt. Das sekretorische IgA, wichtig für die Darmimmunität, war zeitweise auf 424 µg/ml erniedrigt (Referenz: 510-2040). Auch Tryptophan im Stuhl war mit 49,9 nmol/g reduziert (Referenz: >60) – ein weiterer Hinweis darauf, dass der Darm nicht genügend Bausteine für die Serotonin-Produktion bereitstellen konnte. Mit probiotischen Maßnahmen, gezielter Ernährungsumstellung und verschiedenen Supplements konnte sich die Situation über die Jahre etwas stabilisieren, auch wenn die Verbesserungen begrenzt blieben.
Serotonin: Wenn der Glücksbotenstoff fehlt
Serotonin wird oft als „Glücksbotenstoff“ bezeichnet, aber seine Funktionen gehen weit darüber hinaus. Es reguliert Stimmung, Schlaf, Appetit und Schmerzempfinden. Bei ME- und Long COVID-Patienten ist die Verfügbarkeit von Tryptophan, dem Baustein für Serotonin, vermindert, da Tryptophan verstärkt in den Kynurenin-Stoffwechselweg umgeleitet wird, der bei chronischen Entzündungsprozessen aktiviert wird (Cysique et al., 2022; Guo et al., 2023).
Mehrere Faktoren könnten dazu beitragen:
- Eine gestörte Darmflora, die die Tryptophan-Produktion beeinträchtigt
- Eine Umleitung von Tryptophan in den Kynurenin-Weg durch Entzündungen
Aus eigener Erfahrung: Diese Zusammenhänge kenne ich auch aus meiner eigenen Krankengeschichte. Bei mir wurden die Neurotransmitter über Jahre hinweg von meiner funktionellen Medizinerin untersucht und gezielt versucht zu beeinflussen. Denn bei der ersten Messung 2020 fiel auf, dass mein 5-Hydroxyindolessigsäure-Wert (5-HIAA) – das Abbauprodukt von Serotonin – mit 3,65 mg/g Kreatinin deutlich über dem Normbereich lag (Referenz: <2,40). Da ich keine SSRI-Medikamente einnahm, stellte sich die beunruhigende Frage: Könnte das an einem Dünndarmkarzinoid liegen? Zum Glück konnte diese Verdachtsdiagnose ausgeschlossen werden. Dennoch zeigt es, wie komplex der Serotoninstoffwechsel bei ME/CFS sein kann – und wie wichtig eine sorgfältige Diagnostik ist.
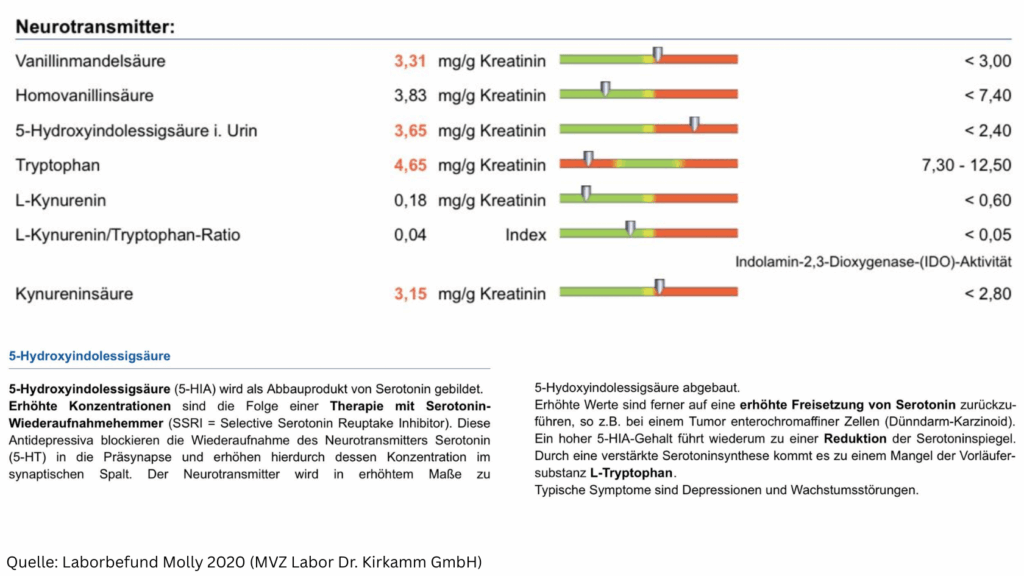
Gleichzeitig war mein Tryptophan-Wert mit 4,65 mg/g Kreatinin deutlich unter dem Normbereich (7,30-12,50), während die Kynureninsäure leicht erhöht war – ein Hinweis darauf, dass mein Körper das wenige vorhandene Tryptophan verstärkt in den Kynurenin-Stoffwechselweg umgeleitet hat, statt daraus Serotonin zu bilden. Diese Verschiebung ist typisch bei chronischen Entzündungsprozessen und könnte erklären, warum viele von uns mit Stimmungsschwankungen und Schlafproblemen kämpfen.
Interessanterweise berichten Ärzte, dass manche Patienten von Antidepressiva aus der Gruppe der Serotonin-Wiederaufnahmehemmer (SSRIs) profitieren – was die Hypothese eines Serotonin-Mangels stützt.
GABA: Wenn die Bremse versagt
GABA (Gamma-Aminobuttersäure) ist der wichtigste hemmende Neurotransmitter im Gehirn. Es wirkt wie eine natürliche Bremse, die überschießende Nervenaktivität dämpft. Neuere Forschungen zeigen, dass sowohl genetische Varianten im SRRM3-Gen als auch Autoantikörper gegen das SRRM3-Protein, welches an der GABA-Signalübertragung beteiligt ist, mit ME assoziiert sind (Schlauch et al., 2016; Hoheisel et al., 2025). Zusätzlich wurde in einer Pilotstudie über reduzierte GABA-Spiegel im Urin von Patienten berichtet.
Aus eigener Erfahrung: Die GABA-Problematik zeigt sich bei mir auch auf einer anderen Ebene: In meinen Laborwerten fiel wiederholt ein leicht erhöhter Mangan-Spiegel auf (zuletzt 16,2 µg/l bei einer Obergrenze von 15,0 µg/l im Dezember 2024). Das ist deshalb relevant, weil Mangan laut Laborbericht den GABA- und Glutamathaushalt im zentralen Nervensystem stören kann – genau das Ungleichgewicht, das die Forscher bei Myalgischer Enzephalomyelitis beschreiben. Ob dies Zufall ist oder Teil des Puzzles, lässt sich schwer sagen. Es zeigt aber, dass bei ME oft viele Faktoren zusammenkommen.
GABA spielt nicht nur im Gehirn eine wichtige Rolle, sondern entspannt auch die Skelettmuskulatur. Ein Mangel könnte daher sowohl zu den neurologischen Symptomen als auch zu Muskelproblemen beitragen. Vermutlich ähnlich, wie es bei mir häufiger vorkam (siehe Video).
Laut dem Preprint von Scheibenbogen und Wirth gehören Benzodiazepine – Medikamente, die die GABA-Wirkung verstärken – zu den wirksamsten Behandlungen für Erschöpfung und Überempfindlichkeit bei ME. Allerdings ist ihre Anwendung wegen des Abhängigkeitsrisikos begrenzt.
Glutamat: Wenn die Erregung überhandnimmt
Glutamat ist der wichtigste aktivierende Neurotransmitter im Gehirn. Eine aktuelle MRT-Studie hat erhöhte Glutamat-Spiegel bei Long COVID- und ME-Patienten gefunden (Thapaliya et al. 2025). Da GABA normalerweise die Glutamat-Aktivität dämpft, könnte eine GABA-Schwäche zu diesem Anstieg beitragen.
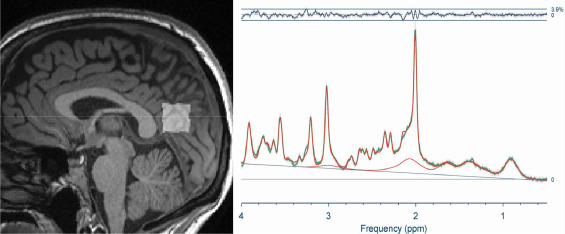
Auch Neuroinflammation – eine niedriggradige Entzündung im Nervensystem – könnte eine Rolle spielen. Entzündungsbotenstoffe beeinflussen Astrozyten (spezielle Stützzellen im Gehirn) die Neurotransmitter aufnehmen und recyceln. Diese Zellen nehmen viel mehr Glutamat als GABA auf. Werden sie durch Entzündung gestört, verschiebt sich das Gleichgewicht zugunsten von Glutamat.
Was verursacht dieses Ungleichgewicht?
Die Forscher Prof. Scheibenbogen und Prof. Wirth identifizieren mehrere mögliche Ursachen, die wahrscheinlich zusammenwirken:
Autoimmunität: Autoantikörper gegen verschiedene Rezeptoren könnten das System direkt stören. Diese wurden nicht nur gegen Adrenalin-Rezeptoren, sondern auch gegen cholinerge Rezeptoren und andere Strukturen gefunden.
Genetische Veranlagung und Epigenetik: Manche Menschen tragen genetische Varianten, die sie anfälliger machen. Interessanterweise wurden auch epigenetische Veränderungen gefunden (Reversible Markierungen am Erbgut, die die Genaktivität steuern, ohne die DNA-Sequenz zu ändern; sie wirken wie Schalter, die Gene ein- oder ausschalten können und werden durch Umweltfaktoren wie Ernährung, Stress und Lebensstil beeinflusst).
Neuroinflammation: Eine chronische, niedriggradige Entzündung im Nervensystem könnte die Neurotransmitter-Balance stören.
Darm-Hirn-Achse: Eine gestörte Darmflora kann über mehrere Wege das Nervensystem beeinflussen, unter anderem durch verminderte Produktion von Serotonin-Vorstufen.
Chronischer Stress: Orthostatische-Intoleranzen (z.B. PoTS), metabolischer Stress durch Energiemangel in den Muskeln, Schmerzen und psychosozialer Stress aktivieren ständig das sympathische Nervensystem.
Wie erklärt das die Symptome?
Ein Übergewicht aktivierender Neurotransmitter macht es dem Gehirn schwer, in den Ruhemodus zu schalten. Das erklärt, warum viele Erkrankte trotz extremer Erschöpfung nicht einschlafen können und einen nicht-erholsamen Schlaf haben.
Kognitive Probleme: Der „Brain Fog“
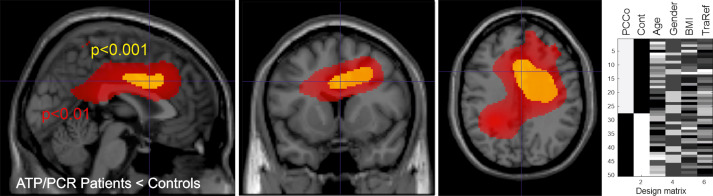
Wenn das Gehirn ständig überaktiviert ist, fällt es schwer, sich auf eine bestimmte Aufgabe zu konzentrieren. Es ist, als würde man versuchen, ein ruhiges Gespräch in einem überfüllten, lauten Raum zu führen. Hinzu kommt, dass die Durchblutung des Gehirns bei ME oft reduziert ist – das Gehirn braucht aber viel Energie und bekommt diese nicht ausreichend geliefert.
Eine neue Studie (Weber-Fahr et al., 2026) zeigte, dass in bestimmten Hirnregionen von Long COVID-Patienten das Verhältnis von ATP (dem Energie-Molekül) zu Phosphokreatin gestört ist – ein direkter Hinweis auf Energiemangel. Weniger ATP korrelierte mit schlechteren kognitiven Leistungen.
Überempfindlichkeit gegenüber Licht, Geräuschen und Gerüchen
Die Forscher vermuten, dass eine Überaktivierung der vorderen Insula – einer Hirnregion, die zum sogenannten Salienznetzwerk gehört – dafür verantwortlich sein könnte. Dieses Netzwerk bewertet, welche Reize wichtig sind und Aufmerksamkeit verdienen. Bei ME- scheint es eine niedrigere Schwelle zu haben und auf harmlose Reize übermäßig zu reagieren.
Das verstärkte Eintreffen von Sinnesinformationen kann dann nicht richtig verarbeitet werden, weil die Gehirndurchblutung reduziert ist – ein Teufelskreis aus Überflutung und unzureichender Verarbeitung.
Muskelprobleme: Von Schwäche bis zu Krämpfen
Auch die Skelettmuskulatur wird durch Neurotransmitter gesteuert. Noradrenalin und Glutamat erhöhen den Muskeltonus (die Grundspannung), während GABA ihn senkt. Ein Ungleichgewicht zugunsten der aktivierenden Botenstoffe könnte zu erhöhtem Muskeltonus führen.
In einer früheren Veröffentlichung haben die Autoren argumentiert, dass die Muskelzellmembran bei schwer betroffenen Patienten depolarisiert ist – also nicht mehr ihre normale elektrische Spannung hat. Dies macht die Muskelzellen überempfindlich. In Kombination mit erhöhtem Muskeltonus durch Neurotransmitter-Ungleichgewicht können unangemessene Erregungen entstehen, die sich als Faszikulationen (Muskelzucken) und Krämpfe äußern.
Diese abnormalen Erregungen führen zu Natrium-Einstrom und Kalium-Ausstrom, was die ohnehin schon gestresste Natrium-Kalium-Pumpe (Na+/K+-ATPase) weiter belastet. Kann diese Pumpe die normale Membranspannung nicht wiederherstellen, kommt es zu Kalzium-Überladung und letztlich zu Schäden an den Mitochondrien (den Kraftwerken der Zelle).
Therapeutische Ansätze: Versuch einer Neubalancierung
Interessanterweise werden bereits verschiedene Medikamente empirisch bei ME/CFS eingesetzt, die genau auf diese Neurotransmitter-Systeme abzielen:
- Clonidin und Betablocker: Dämpfen das überaktive noradrenerge System
- Pyridostigmin: Verstärkt die Wirkung von Acetylcholin und kann sowohl das sympathische als auch das parasympathische System unterstützen
- SSRIs: Erhöhen die Verfügbarkeit von Serotonin
- Benzodiazepine: Verstärken die GABA-Wirkung
- Antihistaminika: Blockieren die Wirkung von Histamin
- Memantine oder Dextromethorphan: Blockieren NMDA-Glutamat-Rezeptoren
- Low-Dose-Naltrexon (LDN): Könnte indirekt die GABA-Freisetzung verbessern
Allerdings – und das ist wichtig zu betonen – zeigt bisher keines dieser Medikamente eine durchschlagende Wirksamkeit bei allen Patienten. Die Forscher vermuten, dass dies mehrere Gründe hat:
Erstens ist ME/CFS sehr vielseitig (und individuell)– nicht bei jedem Patienten sind dieselben Neurotransmitter-Systeme gleich stark betroffen. Zweitens ist die Erkrankung, sobald sie sich etabliert hat, ein komplexes System aus sich selbst verstärkenden Mechanismen geworden, bei denen Mitochondrien-Dysfunktion, Durchblutungsstörungen und oxidativer Stress eine eigene Dynamik entwickeln.
Ausblick: Was bedeutet das für die Zukunft?
Diese Forschungsarbeit ist keine Peer-Review-Studie mit neuen experimentellen Daten, sondern eine Übersichtsarbeit, die vorhandene Puzzleteile zusammenfügt. Dennoch bietet sie eine kohärente Erklärung für viele bisher rätselhafte Aspekte von ME.
Die Autoren fordern systematische Untersuchungen, um zu klären:
- Welche Neurotransmitter-Systeme bei welchen Patienten betroffen sind
- Ob es Subgruppen von Patienten mit unterschiedlichen Neurotransmitter-Profilen gibt
- Wie man individualisierte Therapien entwickeln kann, die auf das spezifische Profil jedes Patienten zugeschnitten sind
Ein besonders spannender Aspekt ist die Frage, ob die Neurotransmitter-Störung eine Ursache oder eine Folge der Erkrankung ist – oder beides. Möglicherweise schaffen verschiedene Faktoren (Autoimmunität, Infektion, Stress, genetische Veranlagung) eine Vulnerabilität für ein Neurotransmitter-Ungleichgewicht, das dann, einmal etabliert, durch die Symptome der Erkrankung selbst weiter verstärkt wird.
Letzteres ist auch meine persönliche Vermutung, die aus meiner laienhaften Beobachtung meiner eigenen Krankengeschichte, resultiert.
Was können Betroffene mit diesen Informationen anfangen?
Aus eigener Erfahrung: In meinem Fall hat die Diagnostik der Neurotransmitter und ihrer Störungen tatsächlich geholfen, meine Symptome besser zu verstehen. Durch gezielte Supplementierung (z.B. L-Tryptophan, Probiotika, Mikronährstoffe wie Magnesium, Zink, Kreatin und zahlreichen weiteren) sowie anderen therapeutischen Maßnahmen konnten zumindest einige Parameter (immer mal wieder) beeinflusst werden. Die Verbesserungen waren allerdings begrenzt, schwankend und zeigten, wie hartnäckig diese Störungen sind, wenn sie sich einmal etabliert haben.
Was mir aber vielleicht am meisten geholfen hat, war nicht die Verbesserung einzelner Laborwerte, sondern die Validierung. Nach Jahren der Stigmatisierung, nach unzähligen Arztbesuchen, bei denen mir suggeriert wurde, alles sei psychosomatisch, wurden mir endlich messbare, objektive Beweise dafür geliefert, dass in meinem Körper tatsächlich etwas nicht stimmt. Keine einzelner Laborwerte erklärt ME, aber hunderte auffällige Werte zusammen zeichnen ein Bild, das unbestreitbar ist.
Diese Erkenntnisse dieses Preprints validieren die Erfahrungen vieler Patienten. Das „wired but tired“-Gefühl, die Schlafstörungen, die Überempfindlichkeit und all das, sind keine Einbildungen.
Wichtig ist aber auch: Jeder Mensch ist anders, und was dem einen hilft, kann beim anderen wirkungslos sein oder sogar schaden.
Die Forscher betonen, dass viele Patienten schlecht auf Medikamente reagieren und dass deshalb niedrigste Anfangsdosen, langsame Steigerung und große Geduld nötig sind. (Aber auch das wissen viele von uns aus dem Austausch in Selbsthilfegruppen und Ähnlichem.)
„Darüber hinaus scheinen viele Patienten auf eine erhöhte sympathische Aktivierung als Kompensationsmechanismus zurückzugreifen, um metabolischer Erschöpfung und orthostatischer Dysfunktion entgegenzuwirken. Obwohl diese persistierende sympathische Überaktivierung kurzfristig eine funktionelle Kompensation ermöglichen mag, trägt sie wahrscheinlich zur Aufrechterhaltung und Verschlechterung der Erkrankung im Laufe der Zeit bei. Folglich kann die Reduktion der sympathischen Überaktivität mit Sympatholytika bei manchen Patienten von Vorteil sein, während sie bei anderen die Symptome und die funktionelle Beeinträchtigung verschlimmern kann.“ (Wirth & Scheibenbogen, 2026)
Zusammenfassung
Das Gehirn ist ein empfindliches Orchester chemischer Botenstoffe. Bei ME und Long COVID scheint dieses Orchester aus dem Takt geraten zu sein: Aktivierende Neurotransmitter dominieren, während beruhigende in den Hintergrund treten. Dieses Ungleichgewicht könnte viele der quälenden Symptome erklären – von Schlafstörungen über kognitive Probleme bis hin zu Muskelschwäche.
Die Ursachen sind wahrscheinlich vielfältig und umfassen Autoimmunität, Entzündungen, genetische Faktoren und chronischen Stress. Therapeutisch gibt es erste Ansätze, aber noch keine Durchbrüche. Die Zukunft liegt möglicherweise in einer personalisierten Medizin, die das individuelle Neurotransmitter-Profil jedes Patienten berücksichtigt.
Was bleibt, ist Hoffnung: Je besser wir die biologischen Mechanismen verstehen, desto gezielter können wir nach Lösungen suchen. Diese Forschungsarbeit ist ein wichtiger Schritt in diese Richtung. Die erneut zeigt, dass ME keine psychosomatische Erkrankung ist, sondern eine komplexe neurobiologische Störung, die ernsthafte wissenschaftliche Aufmerksamkeit verdient und bekommt.
Schreib mir gern in die Kommentare ob du ähnliche oder Erfahrungen gemacht hast und ob dir der Artikel gefallen oder geholfen hat.
Deine Molly
Hinweis: Dieser Artikel basiert auf einer wissenschaftlichen Übersichtsarbeit (Preprint) und dient der Information. Er ersetzt keine medizinische Beratung. Betroffene sollten therapeutische Entscheidungen immer mit ihren behandelnden Ärzten besprechen.
Quellen
Hauptquelle (Preprint):
Wirth, K. J., & Scheibenbogen, C. (2026). Imbalance of Excitatory and Inhibitory Neurotransmitter Systems in Myalgic Encephalomyelitis/Chronic Fatigue Syndrome [Preprint]. Preprints.org. https://doi.org/10.20944/preprints202601.2170.v1
Wichtiger Hinweis: Bei diesem Artikel handelt es sich um ein Preprint – eine wissenschaftliche Vorabveröffentlichung, die noch nicht das formale Peer-Review-Verfahren durchlaufen hat. Die Ergebnisse sollten daher als vorläufig betrachtet werden, auch wenn sie auf einer umfassenden Literaturrecherche basieren.
Zitierte Studien aus dem Preprint, Reihenfolge der Nennung in diesem Artikel:
Sotzny et al., 2022
Sotzny, F., Filgueiras, I. S., Kedor, C., Freitag, H., Wittke, K., Bauer, S., Sepúlveda, N., et al. (2022). Dysregulated autoantibodies targeting vaso- and immunoregulatory receptors in Post COVID Syndrome correlate with symptom severity. Frontiers in Immunology, 13, 1012877. https://doi.org/10.3389/fimmu.2022.981532
Kimura et al., 2023
Kimura, Y.; Sato, W.; Maikusa, N.; Ota, M.; Shigemoto, Y.; Chiba, E.; Arizona, E.; Maki, H.; Shin, ich.; Amano, K.; Matsuda, H.; Yamamura, T.; Sato, N. Durch freies Wasser korrigierte Diffusion und adrenerge/muskarinische Antikörper bei myalgischer Enzephalomyelitis/chronischem Müdigkeitssyndrom. Journal of Neuroimaging 2023 , 33 , 845–851. https://doi.org/10.1111/jon.13128
Wyller et al., 2007
Wyller, VB; Saul, J; Amlie, JP; Thaulow, E. Sympathische Dominanz der kardiovaskulären Regulation bei leichtem orthostatischem Stress bei Jugendlichen mit chronischer Müdigkeit. Clinical physiology and functional imaging 2007 , 27 , 231–238. https://doi.org/10.1111/j.1475-097X.2007.00743.x
Nelson et al., 2019
Nelson, MJ; Bahl, JS; Buckley, JD; Thomson, RL; Davison, K. Hinweise auf eine veränderte kardiale autonome Regulation bei Myalgischer Enzephalomyelitis/Chronischem Erschöpfungssyndrom: Eine systematische Übersichtsarbeit und Metaanalyse.
Medicine 2019 , 98 , e17600. https://doi.org/10.1097/MD.0000000000017600
Cysique et al., 2022
Cysique, LA; Jakabek, D.; Bracken, SG; Allen-Davidian, Y.; Heng, B.; Chow, S.; Dehhaghi, M.; Pires, AS; Darley, DR; Byrne, A. Postakute kognitive Beeinträchtigung und Verschlechterung nach COVID-19 korrelieren eindeutig mit der Aktivierung des Kynurenin-Stoffwechselwegs: eine longitudinale Beobachtungsstudie ; Medrxiv, 2022-06. https://doi.org/10.1101/2022.06.07.22276020
Guo et al., 2023
Guo, L.; Appelman, B.; Mooij-Kalverda, K.; Houtkooper, RH; van Weeghel, M.; Vaz, FM; Dijkhuis, A.; Dekker, T.; Smids, BS; Duitman, JW Verlängerte Indoleamin-2-, 3-Dioxygenase-2-Aktivität und damit verbundener zellulärer Stress bei postakuten Folgen einer SARS-CoV-2-Infektion.
EBioMedicine 2023 , 94 . https://doi.org/10.1016/j.ebiom.2023.104729
Schlauch et al., 2016
Schlauch, KA; Khaiboullina, SF; De Meirleir, KL; Rawat, S; Petereit, J; Rizvanov, AA; Blatt, N; Mijatovic, T; Kulick, D; Palotás, A. Genomweite Assoziationsanalyse identifiziert genetische Variationen bei Patienten mit Myalgischer Enzephalomyelitis/Chronischem Erschöpfungssyndrom.
Translational Psychiatry 2016 , 6 , e730–e730. https://doi.org/10.1038/tp.2015.208
Hoheisel et al., 2025
Hoheisel, F.; Fleischer, KM; Rubarth, K.; Sepúlveda, N.; Bauer, SM; Konietschke, F.; Kedor, C.; Stein, AE; Wittke, K.; Seifert, M. Explorative Studie zu Autoantikörpern gegen argininreiche humane Peptide, die das Epstein-Barr-Virus imitieren, bei Frauen mit Post-COVID-19 und Myalgischer Enzephalomyelitis/Chronischem Erschöpfungssyndrom.
Frontiers in Immunology 2025 , 16 , 1650948. https://doi.org/10.3389/fimmu.2025.1650948
Thapaliya et al. 2025
Thapaliya, K.; Marshall-Gradisnik, S.; Eaton-Fitch, N.; Eftekhari, Z.; Inderyas, M.; Barnden, L. Ungleichgewicht der Neurotransmitter im Gehirn bei Long COVID und ME/CFS: eine Vorstudie mittels MRT. The American Journal of Medicine 2025 , 138 , 567–574. https://doi.org/10.1016/j.amjmed.2024.04.007
Weber-Fahr-et al., 2026
Weber-Fahr, W.; Dommke, S.; Sack, M.; Alzein, N.; Becker, R.; Demirakca, T.; Ende, G.; Schilling, C. Reduzierte ATP-zu-Phosphokreatin-Verhältnisse bei neuropsychiatrischen Post-COVID-Symptomen: Evidenz aus der 31P-Magnetresonanzspektroskopie. Biological Psychiatry , 2026. https://doi.org/10.1016/j.biopsych.2026.01.004
15 Gedanken zu „ME/CFS & Neurotransmitter: Neue Forschungsergebnisse aus Preprint“
Liebe Molly,
vielen,vielen lieben Dank für deine freundliche Antwort. Ich bin froh, dass ich den Mut gefunden habe, dich zu fragen. Es berührt mich sehr, was Du geschrieben hast und ich habe erstmals das Gefühl mit dieser Antwort zu einem inneren Frieden kommen zu können.
Auch Euer Podcast hilft mir sehr, mich nicht so sehr allein zu fühlen mit der Erkrankung und den großen Einschränkungen.
Ich wünsche Dir alles Gute und auch liebe Grüße an Chrizzo, Claudia
Liebe Molly,
ein sehr hilfreicher Artikel von dir, vielen lieben Dank! Trotzdem zum Teil schwer zu verstehen (aufgrund meiner Einschränkungen) und daher werde ich es bestimmt mehrfach lesen. Eine Frage beschäftigt mich schon einige Zeit: Wie sind angesichts solcher Forschungsergebnisse Mind-Body-Programme und Brain Retrainings einzuordnen? Ich habe mit viel Hoffnung und Einsatz das Gupta-Programm gemacht und leider keine Verbesserungen. Es ist aber seither das Gefühl geblieben, „selbst schuld“ zu sein, es nicht gut genug gemacht zu haben. Es würde mich sehr interessieren, wie Du zu solchen Programmen stehst. Machst Du „Somatic Experience“ und ähnliches? Laut Gupta sind solche wie die o.g. Befunde nur Folgen des „Loop in the Brain“ und des überaktiven Fight-/Flight-Systems. Ich bin immer noch unsicher. Das ist sicher aber auch Folge des 20-jährigen Psychologisierens der Erkrankung durch meine Ärzte… Liebe Grüße Claudia
Liebe Claudia,
danke für deine Offenheit und für dein Lob.
Ja, die Psychologisierung hat mich auch lange Zeit glauben lassen, dass ich bestimmt wieder gesund werde, wenn ich mich nur genug anstrenge. Leider knüpfen an genau diesen Glaubenssatz viele solcher Programme an. Das Problem ist oftmals gar nicht (unbedingt) das Programm selbst, sondern die Suggestion: Wenn du nicht wieder gesund geworden bist, hast du es nicht richtig gemacht.
Es hat lange Zeit und viel von meinem Mut gekostet, mich davon freizumachen.
Prinzipiell stehe ich zunächst allen möglichen Ansätzen offen gegenüber und schaue sie mir genauer an. Ab dem Punkt, an dem bei „Misserfolg“ oder Verschlechterung von Eigenverschuldung gesprochen wird („dann machst du es nicht richtig“ oder „dein Wille ist nicht stark genug“) und das Programm selbst „fehlerfrei“ und „für jedermann geeignet“ scheint – ab diesem Punkt schenke ich dem Verfahren keine weitere Beachtung.
Nach meinem heutigen Wissen gehe ich davon aus, dass die multifaktorielle schwere Erkrankung Myalgische Enzephalomyelitis (ME) aus einer Kaskade von unglücklichen Umständen entstanden ist – und wenn überhaupt – nur durch multifaktorielle Interventionen in Schach gehalten bzw. geheilt werden kann.
Ich spüre die tatsächlich fragmentierten Mitochondrien – als direkten Energieverlust und unmittelbare Schmerzen – die Prof. Bhupesh Prusty in seinem Labor mittlerweile gut nachweisen kann. Er gab gezüchteten gesunden Zellkulturen Autoantikörper aus dem Blut von ME-Patienten hinzu und diese gesunden Mitochondrien fragmentierten nach 24 bis 48 Stunden. Dadurch ist die Energiebereitstellung (ATP-Versorgung) nicht mehr gewährleistet und erklärt den PEM/PENE-Mechanismus.
Ich persönlich glaube nicht, dass dieses Phänomen rein auf eine Dysbalance des Nervensystems zurückzuführen ist. Ich denke, dass Viren diese Schäden anrichten und dann eine Kaskade von schlechten Prozessen beginnt, die sich gegenseitig bedingen (Teufelskreis). Ich denke, es ist sicher richtig, an mehreren dieser Stellen (Immunsystem, Nervensystem, Mitochondrien) anzusetzen, um die Kaskade zu stoppen.
Ich wünsche dir von Herzen, dass du die richtigen Hilfen für dich findest.
Liebe Grüße Molly
Vielen Dank, liebe Molly, für diesen interessanten Beitrag.
🙏Vielen Dank für die umfangreiche Darstellung der Einflüsse / Behandlungsmöglichkeiten von ME sowie die Auswerung des PrePrints von Scheibenbogen / Wirth.
Interessant war ebenso der Link zwischen Deinen Auffälligkeiten und denen durch Forscher ermittelten.
Danke für Deine Arbeit. Bei mir sind auch alle Autoantikörper erhöht. Interessant die Zusammenhänge zu lesen.
Ja, sehr spannend. Auch wenn diese Art der Laborwerte noch insgesamt in den Kinderschuhen stecken.
Andere Labore erfassen z.B. auch die funktionellen Autoantikörper, also die, die tatsächliche biologische Aktivität zeigen.
Das war mit der Bestimmung im IMD Berlin nicht so. Dort misst man mit dem ELISA-Tests (Enzyme-linked Immunosorbent Assay) für G-Protein-gekoppelte Rezeptorenquantitative Werte, die wiederum sich gut für Verlaufsbeobachtungen eignen. Ein ELISA zeigt zwar an, dass und wie viel Antikörper vorhanden sind, aber oft nicht, ob sie funktionell (stimulierend/blockierend) sind.
Wobei man in der erwähnten Studie von Sotzny et al., 2022 ebenfalls diese AAks mittels ELISA-Tests bestimmte.
Das ist sehr interessant, liebe Molly, und es schafft, ganz viele der typischen Beschwerden in einen Zusammenhang zu bringen. Und ich frage mich, wie du das alles so gut geordnet und verständlich zusammenstellen konntest – Chapeau! 🎩
Danke liebe Heike.
Ich glaube das liegt daran, dass ich mich einfach seit mehr als 8 Jahren damit so intensiv beschäftige.
Tausend Dank liebe Molly für diese sehr verständliche und gründliche Erklärung und Zusammnfassung, und dass Du auch Deine persönlichen Erfahrungen teilst.
🙏🏻
Das erklärt mir vieles noch besser und bestätigt meinen Verdacht, aktuell bin ich besonders auf der „Histamin-Spur“ und bemerke, dass es einen echten Unterschied macht, da auszugleichen (Ernährung sowieso, aber auch Cetirizin, Daosin etc.)
Ich werde mir das versuchen auszudrucken und mal an meine Neurologin schicken (obwohl sie nicht so offen ist wie Deine Ärztin leider).
Also vielen lieben Dank für all Dein Engagement und Deine Mühe!
Sehr gern, liebe Claudia.
Es freut mich, dass es dir hilft. Meine ganzheitliche Ärztin von damals (Privatärztin) ist leider mittlerweile zu teuer geworden.
Aber prinzipiell würde ich es für eine erste vollumfängliche Labordiagnostik wieder machen. Einfach um genau solche Stellschrauben wie Histamin z. B. zu erkennen. (Oder auch der umfangreiche LTT auf Nahrungsmittel Typ 4 Allergien, hat mir später gut geholfen).
Ich drück dir die Daumen, dass deine Ärztin gewillt ist wirklich zu helfen 🫶🙏
Vielen Dank für den super Beitrag, liebe Molly!
Von Herzen 🫶 gern.
Danke für diesen tollen Artikel, liebe Molly! Ich finde das alles sehr plausibel und finde mich total wieder, auch in Bezug auf eventuelle genetische Vorbelastung bzw. jahrzehntelang erlernte/genutzte Mechanismen. Spannend wäre noch, die Rolle von Dopamin genauer zu beleuchten, denn es gibt ja eine Korrelation mit ME und ADHS, die kein Zufall sein kann. Es ist so gut, dass endlich Bewegung in die ganze Sache kommt…
Ja, das finde ich ehrlich gesagt auch sehr spannend. ☺️
Das werde ich auch mal in Kombination genauer beleuchten.